Cambios visuales asociados a la
Osteogénesis Imperfecta
D. Andrés Gené Sanpedro.
MSc. Óptico-Optomestrista. Prof. Titular
de la E.U. Universidad de Valencia..
La Osteogénesis Imperfecta es un trastorno hereditario que se caracteriza por alteraciones en la síntesis del colágeno tipo I que lo hace defectuoso, siendo las manifestaciones más importantes las esqueléticas. Sin embargo, el ojo es un órgano muy rico en este tejido conjuntivo, lo que induce a ser muy susceptible a alteraciones en este tipo de enfermedades, siendo en algunos casos la primera manifestación.
En este trabajo analizaremos, además de la esclerótica azul, la cual es un importante hallazgo que permite distinguir los tipos de Osteogénesis Imerfecta y que se encuentra hasta en el 70% de los pacientes, cómo se comportan otras estructuras como la córnea y sus implicaciones. Para finalizar, ofreceré unos consejos a tener en cuenta para minimizar los riesgos de las implicaciones a nivel ocular.
Palabras claves: Cambios visuales, colágeno, cornea, esclera azul, osteogénesis imperfecta, sistema osteoarticular.
Introducción
La Osteogénesis Imperfecta (OI) es un trastorno hereditario, caracterizado por desordenes en la síntesis del tejido conectivo tipo I que lo hace defectuoso, siendo las manifestaciones más importantes las alteraciones esqueléticas, con predisposición a fracturas de huesos. (1)
Esta reducción en la síntesis puede afectar a otras estructuras anatómicas ricas en colágeno tipo I, implicando sordera presenil (50% afectados del tipo I), esclera azul, dermatológicas, cardiovasculares, en articulaciones, dentinogénesis imperfecta (tipo III enfermedad) y flojedad generalizada. (2-4) Dependiendo de la severidad de la afección, tiene la presentación clínica más heterogénea y variable.
Anatomofisiología ocular: segmento anterior
El ojo es un órgano muy rico en tejido conjuntivo con gran colagénesis; por ello, este tipo de enfermedades afecta al ojo con mucha frecuencia, siendo en algunos casos la primera manifestación. En este trabajo se va a profundizar en dos estructuras fundamentales en el segmento anterior: la esclera y la córnea, valorando sus características en sujetos con OI y en sujetos no afectos.
Esclera: características
La esclera es la capa más superficial del globo ocular. Está compuesta esencialmente por fibras de colágeno y proporciona protección al contenido intraocular, a la vez que recibe a los músculos extraoculares, convirtiéndose en su inserción anterior. Su color es blanco opaco y su espesor es variable, siendo aproximadamente de 0,8-1 mm en el limbo esclero-corneal y en el polo posterior, y de 0,5 mm en el ecuador del ojo. Las fibras de colágeno (tipo I) representan el 75% del tejido escleral, mientras que menos del 25% está conformado por fibras elásticas. También se encuentran glicosaminoglicanos como el ácido hialurónico, condroitín sulfato y dermatán sulfato. (5)
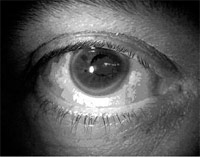 |
Figura 1.- Ojo con esclera azulada
|
Cuando se examina la esclerótica en un individuo no afecto, se encuentra que su color es predominantemente blanco; sin embargo, debido a que la úvea subyacente es un tejido intensamente pigmentado, es posible que ésta se haga visible a través de la esclerótica si la pigmentación aumenta o si el espesor escleral disminuye, lo que da origen a la esclerótica azul. (6)
El hallazgo de la coloración azul se puede presentar como normal en los primeros meses de vida, cuando la esclerótica tiene un espesor cercano a la mitad del adulto. Sin embargo, existen múltiples patologías sistémicas que pueden alterar la embriogénesis escleral, dificultando su condensación y alterando su estructura colágena, lo que da origen a una esclerótica anormalmente delgada y, por lo tanto, a su apariencia azul, razón por la cual una vez se ha determinado su presencia es necesario realizar un examen clínico completo y las pruebas paraclínicas requeridas en búsqueda de tales asociaciones.
La presencia aislada de escleras azules se debe a un trastorno estructural del tejido conectivo o a un defecto de la pigmentación ocular (si al mover la conjuntiva no hay cambios de coloración, se descarta la presencia de áreas de pigmentación conjuntival). En ocasiones (sobre todo en niños) se ha relacionado con anemia. (7)
Diagnóstico diferencial
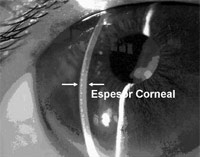 |
Figura 2.-
Espesor Corneal disminuido
|
El diagnóstico diferencial de la Osteogénesis Imperfecta se realiza con una serie de patologías a fin de descartar algunos signos característicos diferentes como el síndrome de Ehlers-Danlos (hiperlaxitud articular, hiperextensibilidad de la piel y fragilidad de los tejidos), el síndrome de «brittle cornea» (córnea «reluciente» y pelo rojo), el síndrome de Cornelia de Lange (retraso mental, retraso del crecimiento y anomalías esqueléticas sin escleras azules), el síndrome de Marfan congénito (megalocórnea, iris alterado y mal desarrollo de los cuerpos ciliares), etc.(8,8-15)
La esclerótica azul es un importante hallazgo que permite distinguir los tipos de Osteogénesis Imperfecta, pues se encuentra hasta en el 70% de los pacientes. Se debe al aumento en la transparencia de la esclerótica, al tener el espesor escleral reducido en un 50 a 75%, junto con la presencia de fibras colágenas inmaduras con reducción en las estriaciones cruzadas, y permite ver los vasos coroideos que están debajo. (16)
Mientras que en el tipo I permanece toda la vida, y los afectos con el tipo II tienen la esclera azul oscuro (17), en los tipos III y IV de la enfermedad, la coloración escleral tiende a normalizarse en la vida adulta, pese a que se caracterizan por un aumento progresivo de la gravedad del síndrome con la edad. (18)
Otros hallazgos oculares adicionales que se pueden encontrar son adelgazamiento corneal (19), con una disminución de la rigidez ocular (que lo hace vulnerable con peligro de ruptura ante un trauma menor) (20,21), miopía, opacidad corneal, pequeño diámetro corneal y la agenesis congénita de la capa de Bowman. Otros hallazgos oculares menos frecuentes incluyen megalocórnea, queratocono, queratoglobo, hipermetropía, catarata, embriotoxón posterior, atrofia óptica compresiva secundaria a fracturas o deformidades de los huesos alrededor del canal óptico, y glaucoma secundario, por las alteraciones sistémicas. (16,22-34) Pese a todas estas posibles afecciones, no suele ser habitual la alteración funcional de la visión.
Cornea: características
Todo el complejo anatomofisiológico de la córnea trata de proporcionar la máxima transparencia y una precisa capacidad refractiva. El mínimo espesor y la disposición paralelas de las fibras colágenas del estroma entre sí y a la superficie, hace que la luz se transmita de forma adecuada y no sufra pérdidas significativas a su paso por la córnea. Esta alineación de las fibras estromales, además de ser importante en la transmisión, tiene más que ver con la función tectónica, pues ayuda a mantener la forma y estabilidad de la córnea. (5)
Una cornea media presenta un grosor central de 0,5-0,54 mm, y es mayor en la periferia, donde alcanza hasta 0,7 mm. El estroma corneal supone el 90% del grosor corneal total y posee una estructura peculiar, conteniendo fibras de colágeno fundamentalmente de los tipos I y V. (5)
Aunque algún autor (6) postula sobre la posible implicación del colágeno corneal tipo VI, justificándolo en que es el principal constituyente del estroma corneal, esto aún no está claramente confirmado, estando centrado el tema sobre el colágeno tipo 1 que es el afecto.
Las laminillas colágenas corneales presentan una disposición similar a la que se observa en los tejidos colágenos óseos. Las fibras colágenas corneales, que se ordenan en unas 200 a 250 láminas paralelas a la superficie, corresponden a la asociación de numerosos manojos de fibrillas, con una anchura entre 64 y 70 mm cada lámina.(5)
Están formadas por la disposición de capas sucesivas de fibrillas de colágeno tipo I que se encuentran alternadas ordenadamente, orientando sus fibrillas en ángulos rectos con respecto a la anterior. Entre las láminas, la orientación es oblicua en el tercio anterior, presentando tendencia a una orientación vertical y horizontal en ángulos rectos, probablemente para compensar las deformaciones causadas por la musculatura extrínseca. Dentro de cada lámina, todas las fibras tienen una dirección igual, por lo que son paralelas entre sí. En condiciones normales, la disposición de las fibras y de las láminas del estroma aseguran la transparencia, una tensión uniforme y la resistencia de toda la estructura corneal.(35,36)
Datos refracción de la córnea
Comos se ha comentado, la córnea tiene una gran capacidad refractiva, por lo que constituye el principal elemento refractivo del ojo. En los estudios realizados no hay diferencia significativa entre la media del error refractivo entre pacientes con Osteogénesis Imperfecta y un grupo control (0,32 ± 0,5 vs 0,18 ± 0,4 dioptrías; p > 0.05), aunque 5 de 23 pacientes con Osteogénesis Imperfecta (21,7%) tuvieron una miopía mayor de 0,75 dioptrías. (6)
La mayoría del grupo con Osteogénesis Imperfecta (21 de 23 pacientes, 91,3%) tuvieron la agudeza visual entre 20/40 y 20/20. Los valores queratométricos medios para cada grupo no presentan diferencia significativa (44,2 ± 1,7 vs 43,8 ± 1,6 dioptría; p > 0,05). (6)
Espesor Central Corneal (ECC)
Se ha encontrado histológicamente que las fibras de colágeno de la capa estromal y escleral, pese a su uniformidad en tamaño, son de un 25 a un 50% más pequeñas en sujetos con Osteogénesis Imperfecta que en un grupo control. (37) Con microscopia óptica se observa una disminución del diámetro de las fibras de colágeno tipo I y la desaparición de las estrías transversales, produciéndose la desorganización del tejido.
Esto es lo que puede justificar el porqué el ECC medio en pacientes con Osteogénesis Imperfecta es menor (459,5 ± 24,6 micras; rango, 430–511 micras), siendo alrededor de 83 micras menor que en la población sana. 22 de 23 ojos (95,6%) tuvieron las lecturas del ECC por debajo de 500 micras, 15 de los cuales (65,2%) fue por debajo de 450 micras. Los sujetos control la tenían por encima de 500 (543,6 ± 21,4 micras; rango, 511–585 micras). (6,19)
En el tipo-I de Osteogénesis Imperfecta con esclera azul, la media fue significativamente (p = 0,005) más baja ECC (446,5 ± 16,3 micras) que aquellos del tipo- IV Osteogénesis Imperfecta sin esclera azul (473,6 ± 25,0 micras).(6)
VALORACIONES CLÍNICAS
 |
Grupo de trabajo de Optometristas durante el XIII Congreso en Tiana
D. Juan Carlos Ondategui Parra. MSc. Óptico- Optometrista. Prof. Titular
de la E.U. Universidad Politécnica de Cataluña.
|
Al igual que no existe tratamiento curativo de la fragilidad ósea, no existe de las escleras azules, puesto que son una manifestación de la anomalía histológica. Sin embargo, con medidas preventivas y paliativas (consejo genético, educación, ejercicios de rehabilitación…) la mayoría de los pacientes consiguen una calidad de vida aceptable. Por ello, a continuación mostraremos unos consejos a tener en cuenta:
1. - Control presión intraocular (PIO)
La medida de presión ocular suele dar baja, lo cual es artificial en pacientes con Osteogénesis Imperfecta, ya que al tener un espesor menor, la córnea ofrece menor resistencia. (38,39). La medida del ECC es clínicamente importante, sobre todo en aquellos casos con Osteogénesis Imperfecta que están en la línea de sospecha de glaucoma, bien por los signos clínicos hallados o por estar en un grupo de riesgo (por ejemplo, uno de éstos puede ser tener antecedentes familiares de tensión ocular).
En estudios (6) que han valorado la presión intraocular media en pacientes con Osteogénesis Imperfecta (12,7 ± 1,8 mmHg), ésta ha sido más baja que con respecto al grupo control (15.,6 ± 1,9 mmHg), con una diferencia significativa (p < 0,001). Aunque no se calcula la PIO real por la disminución de espesor corneal, hay que tener en cuenta que la PIO medida puede ser sobreestimada o subestimada alrededor de 5 mmHg por cada 70 micras de desviación en el espesor de la córnea, respectivamente.
2.- Cirugía refractiva
Cuando se considera una cirugía refractiva corneal debe tenerse cuidado con los espesores corneales reducidos, para minimizar los riesgos y los resultados inesperados, que incrementan el riesgo de ectasia o ruptura del globo ocular. (40)
3.- Protección con gafas
En aquellas actividades que se pueda producir contacto con el ojo, por la predisposición a laceraciones corneales, a la rotura ocular, y a hemorragias retinianas tras pequeños traumatismos (41), es conveniente la utilización de gafas protectoras de seguridad. Dado que asociado con la disminución de espesor escleral hay una disminución de la rigidez ocular, está inversamente relacionado el azul escleral con la rigidez ocular. (20,21)
También puede ser conveniente la utilización de unas buenas gafas de sol para minimizar los reflejos y deslumbramientos que puedan surgir por el menor espesor corneal.
4.- Examen visual periódico
Una baja estatura es otro hecho común en los pacientes portadores de Osteogénesis Imperfecta, entre los que los pacientes de tipo III son más bajos que los de tipo I y IV. (18,42-44) En caso de presentar un reflejo visuopostural para la lectura y la escritura menor, pueden presentar un inicio más precoz de la presbicia, con una sintomatología diversa relacionada con el uso de la visión próxima. Este hecho aún no está confirmado, pero es una línea de investigación que tenemos en cuenta para un futuro próximo.
CONCLUSIONES
Como conclusión general, hay que tener en cuenta que en una atenció visual precisa a pacientes con Osteogénesis Imperfecta es importante saber y comprender los problemas visuales y oculares, ser capaces de valorar las causas fundamentales de estos problemas y ser capaces de realizar una atención concreta para estas condiciones, que pueden deteriorar la función visual, así como provocar síntomas de incomodidad.
Se están abriendo nuevas líneas de investigación relacionadas con los cambios a nivel visual; por ejemplo, nuestro grupo de trabajo ha iniciado una línea para valorar si existe una relación con la sintomatología visual. Se basa en la recogida de datos de los afectados mediante una encuesta específica sobre sintomatología, directa e indirectamente relacionada con la visión .Por otro lado se están analizando, mediante nuevas tecnologías, pruebas sobre el análisis estructural de la córnea y de los posibles cambios a nivel retiniano, que está centrado principalmente en la papila.
Por ello solicitamos su colaboración en este estudio, para lo que debería rellenar y enviarnos la encuesta que adjuntamos en el anexo 1, la cual permitirá poder profundizar en los cambios que se producen a nivel visual y cómo pueden verse influidas las capacidades visuales. Este estudio se realiza de forma totalmente altruista pensando en el avance de la ciencia y en el conocimiento de los resultados, los cuales pueden ser interesantes tanto para la gente afectada como para los profesionales sanitarios.
El hecho de tener unos profesionales capacitados, además de incidir en la atención del paciente, permite una prevención y detección temprana, con lo que se puede actuar en la comunidad y establecer programas encaminados a mejorar el nivel de salud visual.
Nota: como autores del artículo nos gustaría agradecer a las empresas Bloss y Topcon la cesión de aparatos para el estudio preliminar durante la realización del XIII Congreso en Tiana (Barcelona), así como la participación de Sandra Pérez (estudiante de tercer curso de Óptica y Optometría de la Universidad Politécnica de Cataluña), Daniel Velasco (product manager de la división de Alta Tecnologia de la empresa Bloss Group) y Xavier Subias (delegado comercial de la empresa Bloss Group).
Correspondencia: Andrés Gené Sampedro.
andres.gene@uv.es
Departamento de Óptica. Fac. Físicas. Universidad de Valencia
c/ Dr. Moliner 50 46100 Burjassot (Valencia) |
|
|
